> CHIRURGIE ARTHROSCOPIQUE
> Genou : Les lésions méniscales
> Genou : Lésions ligamentaires du pivot central
> Genou : Lésions cartilagineuses
> Genou : Pathologies rotuliennes
> Genou : Pathologie synoviales
> Genou : Raideur du genou
> Genou : Traumatologie
> Épaule : Lésions tendineuses de la coiffe
> Cheville : Pathologie du cartilage de l'astragale
> Cheville : Pathologie conflictuelle
Genou : Lésions ligamentaires du pivot central
par le Docteur Franck SCHAISON
Rappel anatomique et classification des lésions
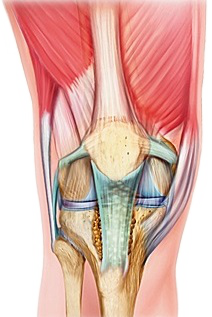
Le pivot central est constitué du ligament croisé antérieur (LCA) et du ligament croisé postérieur (LCP), situés au centre du genou, entre l’échancrure inter condylienne du fémur et les épines tibiales. Le pivot central en association avec les structures ménisco -ligamentaires périphériques interne et externe assure la stabilité frontale, sagittale et rotatoire du genou (Figure 1).
En fonction du type de traumatisme, les lésions ligamentaires peuvent être complètes ou partielles,
isolées ou combinées, avec une majorité d'atteinte du LCA et des structures ménisco -ligamentaires internes.
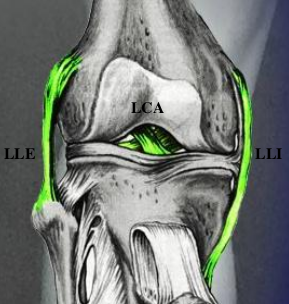
Figure 1 : anatomie du genou avec le pivot central et les structures ménisco-ligamentaires périphériques interne et externe (en vert)
Diagnostic lésionnel
L’examen clinique doit être comparatif et répété une fois le genou dégonflé et indolore. Il recherche et évalue l’importance d’une laxité frontale, antéropostérieure ou rotatoire.
Les radiographies standards sont le plus souvent normales. L’IRM retrouve souvent des contusions osseuses (zones plus claires intra -osseuses) post traumatiques et visualise parfaitement les lésions ménisco-ligamentaires qui s'épaississent et deviennent plus claires. ( Figure 2).
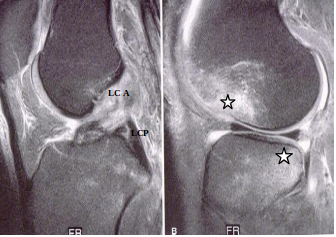
Figure 2 : en IRM, le LCA rompu a un aspect épaissi et plus clair que le LCP intact (à gauche) avec contusion antérieure du condyle externe et postérieure du plateau tibial externe (à droite)
Evolution fonctionnelle d'une rupture fraîche du LCA :
Trois périodes peuvent être décrites :
Phase aiguë (les 2 premiers mois) : le genou est encore gonflé et douloureux en raison des contusions osseuses, méniscales et ligamentaires. L’examen clinique à la recherche d’une laxité n'est fiable que si le genou n'est pas trop douloureux ou enraidi. L’immobilisation antalgique de 3 semaines est conseillée, suivie d’une rééducation.
Période intermédiaire : le genou a dégonflé et s’est assoupli grâce à la rééducation. Les lésions méniscales et ligamentaires peuvent avoir cicatrisé et l'examen clinique est rassurant. A l’inverse, une laxité antérieure et /ou une douleur méniscale peuvent persister.
Période de dégradation : le genou instable peut se dérober lors de la reprise des sports et entraîner des déchirures méniscales, puis des lésions cartilagineuses. Cette laxité chronique va progressivement entraîner une arthrose du genou.
Qui et quand opérer devant une rupture du LCA?
- Les patients jeunes et/ou sportifs en pivot/contact ainsi que ceux qui présentent une importante laxité à l’examen doivent être opérés rapidement, une fois le genou assoupli et renforcé (période intermédiaire)
- Les patients plus âgés et/ou sédentaires n'ont pas besoin de chirurgie
- Les patients qui signalent une instabilité secondaire doivent également bénéficier d’une ligamentoplastie, sans limite d’âge.
La chirurgie d’urgence est indiquée en cas d’entorse fraîche avec blo cages du genou par anse de seau luxée (voir chapitre lésions méniscales), mais aussi en cas d’atteinte ligamentaire combinée touchant les structures ménisco-ligamentaires périphériques notamment externes, plus rares mais plus graves. Dans ce dernier cas, la réparation ligamentaire est réalisée à ciel ouvert.
Principe d’une réparation du ligament croisé antérieur sous arthroscopie
L’intervention dure en moyenne une heure, le plus souvent réalisée sous anesthésie générale complétée d'une anesthésie locorégionale qui est prolongée 48 h. L'arthroscopie permet de faire dans le même temps le bilan lésionnel complet, le traitement des lésions méniscales, cartilagineuses et du ligament croisé antérieur avec une diminution de la morbidité et une plus grande rapidité de récupération qu'à ciel ouvert.
Le LCA rompu n’est pas réparable et doit être remplacé par une greffe tendineuse fixée solidement au fémur et au tibia dans des tunnels osseux. Ces derniers sont réalisés par de mèches, guidées par des viseurs qui sont introduits par les courtes voies d'arthroscopie. La position des tunnels doit être anatomique afin d’assurer une parfaite isométrie lors des mouvements de flexion et d’extension. La fixation des extrémités de la greffe dans les tunnels utilise le plus souvent des vis d'interférence qui peuvent être introduites de l'intérieur du genou vers l'extérieur (technique de dedans en dehors), ou inversement (technique de dehors en dedans).
En cas de lésion méniscale périphérique instable, une suture sera réali sée (voir chapitre lésions méniscales).
Quelle greffe choisir
Les greffes artificielles (synthétiques ou en carbone) proposées initialement dans les réparations du ligament croisé antérieur sont contre indiquées car elles entrainent des échecs précoces avec des réactions inflammatoires. Il faut donc utiliser une auto greffe tendineuse prélevée sur le même genou.
De nombreuse greffes sont disponibles, mais les plus utilisées sont le tendon rotulien ou les tendons ischio jambiers (droit interne et demi tendineux). Le choix dépend des habitudes du chirurgien :
L'intervention de Kenneth Jones (KJ) utilise le tiers central du tendon rotulien et ses deux extrémités osseuses tibiale et rotulienne. Cette greffe os tendon os mesure 10 cm de long et 9 mm de diamètre en moyenne et est fixée solidement dans les tunnels osseux à l'aide de vis d'interférence (Figure 3).
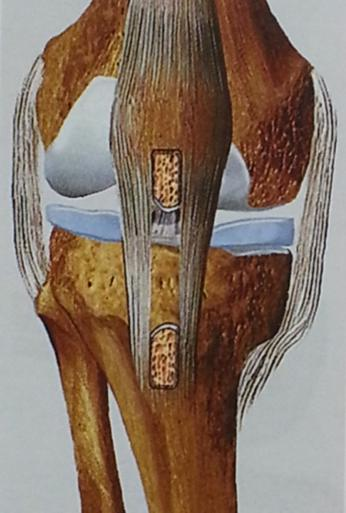
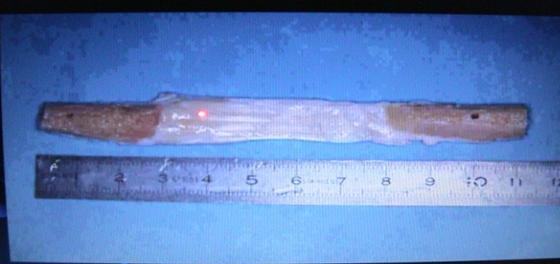
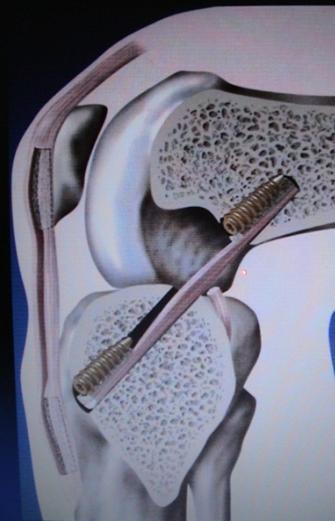
Figure 3 : Transplant os-tendon rotulien-os prélevé et fixé dans les tunnels par vis d'interférence
La greffe longue DIDT utilise les deux tendons ischio jambiers (DI et DT), qui, prélevés par une très courte incision, sont doublés pour former une greffe à 4 brins. Cette greffe tendineuse mesure 10 cm de long et 8mm de diamètre en moyenne et est fixée dans les tunnels osseux par des vis d'interférence ou d'autres systèmes de fixation à appui cortical (Figure 4).

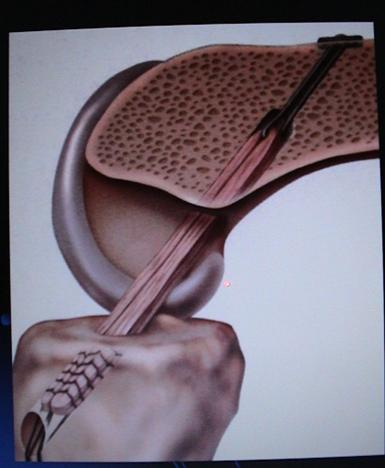
Figure 4 : minime incision pour le prélèvement des tendons ischio jambiers DI et DT.
La greffe DIDT doublée en 4 brins est fixée dans le tunnel tibial par vis d'interférence et d ans le tunnel fémoral par endobutton à appui cortical
La greffe courte DT4 ou DI4 utilise un seul des deux tendons ischio jambier (DI ou DT), qui forme une boucle courte à 4 brins, dont les deux extrémités sont reliées à des bandelettes de ligament synthétique. Cette greffe courte mesure 5 cm de long et 9 mm de diamètre en moyenne et est fixée solidement dans des logettes osseuses par l'intermédiaire des bandelettes qui sont fixées par des vis d'interférence spécifiques (Figure 5).
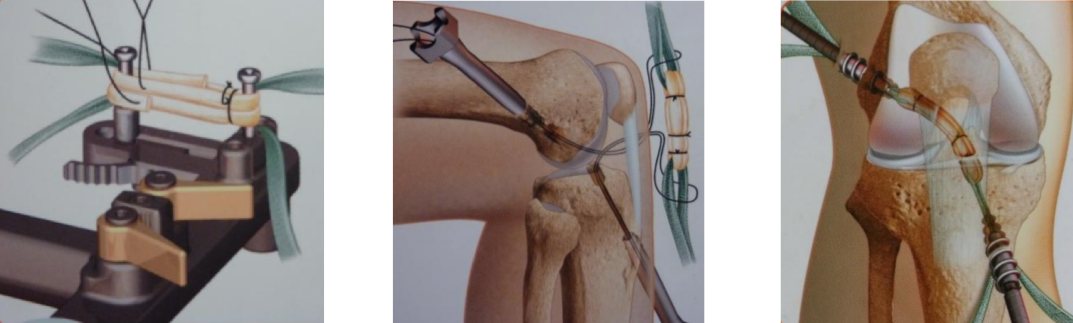
Figure 5 : greffe courte DT4 et ses deux bandelettes
Introduction de la greffe dans l'articulation et blocage de ses extrémités dans des logettes par l'intermédiaire de bandelettes synthétiques fixées à l'aide de vis TLS.
Suites d’une réparation du ligament croisé antérieur sous arthroscopie
- Les douleurs postopératoires précoces sont réduites grâce aux blocs d'anesthésie locorégionaux et la cryothérapie précoce. Néanmoins les suites sont moins douloureuses avec les techniques utilisant les tendons ischiojambiers.
- La sortie est autorisée au 2ème jour, mais certaines équipes proposent une chirurgie ambulatoire. Une rééducation en centre est préférable pour une récupération plus rapide des mobilités.
- La reprise de l'appui complet est autorisée immédiatement avec le KJ ou le DT4 car la fixation primaire est très solide. Celle-ci plus fragile dans les DIDT, nécessite un appui soulagé à 50% avec une genouillère pendant 6 semaines.
- La récupération musculaire est plus rapide avec les techniques utilisant les i schiojambiers et notamment avec le DT4 qui utilise un seul tendon. Le vélo et le crawl sont autorisés dès la fin du premier mois, les sports en ligne à 2 voire 3 mois, les sports en pivot et/ou contact peuvent être repris à 4-5 mois pour le KJ mais doivent être différés de 6 à 8 avec les tendons ischiojambiers car leur incorporation définitive à l'os est plus longue.
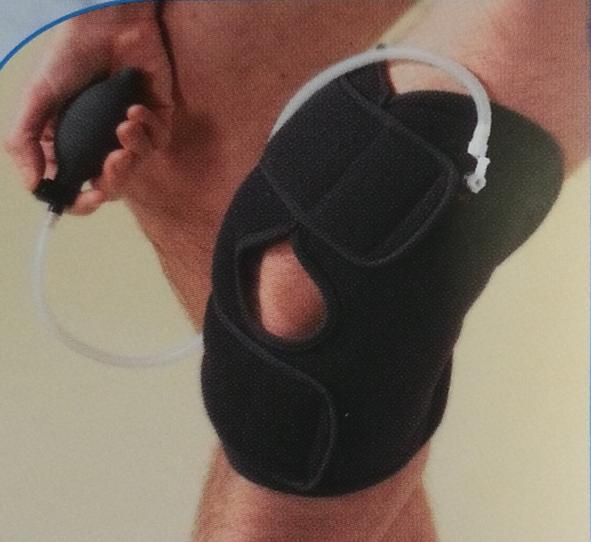
Figure 6 : genouillère cryogène compressive