> CHIRURGIE ARTHROSCOPIQUE
> Genou : Les lésions méniscales
> Genou : Lésions ligamentaires du pivot central
> Genou : Lésions cartilagineuses
> Genou : Pathologies rotuliennes
> Genou : Pathologie synoviales
> Genou : Raideur du genou
> Genou : Traumatologie
> Épaule : Lésions tendineuses de la coiffe
> Cheville : Pathologie du cartilage de l'astragale
> Cheville : Pathologie conflictuelle
Épaule : Lésions tendineuses de la coiffe
par le Docteur Franck SCHAISON
Définition
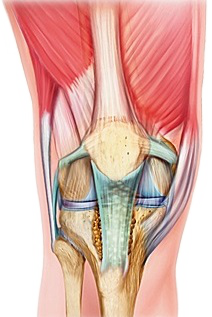
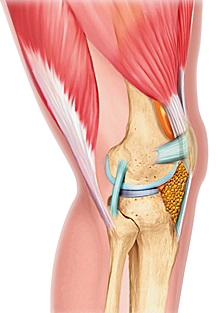
Située entre la tête humérale et la face profonde de l'acromion, la coiffe des rotateurs est constituée de muscles qui viennent se fixer tout autour de la tête humérale. Le subscapularis (sous scapulaire) s'insère sur le tubercule mineur (trochin) en avant, le supraspinatus (sus épineux) est inséré sur le tubercule majeur (trochiter) en haut, l’infraspinatus (sous épineux), le teres minor (petit rond) sont insérés plus en arrière également sur le trochiter ( Figure 1). En plus de son rôle dans les mouvements d'élévation et de rotation active du bras, la coiffe joue un rôle de stabilisateur de la tête humérale, qui s'oppose à l'effet d'ascension active provoquée par le deltoïde.
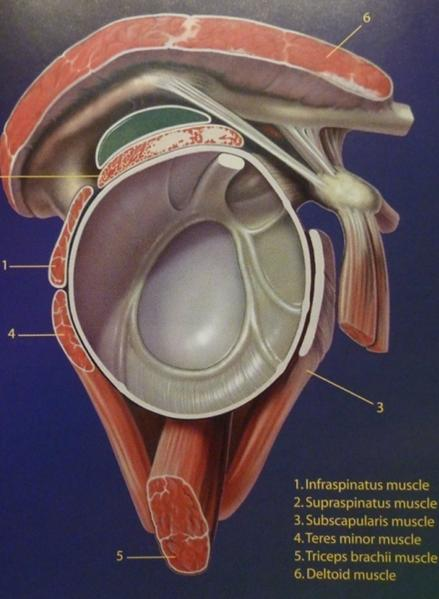
Figure 1 : vue arthroscopique de la cavité articulaire et des muscles de la coiffe
Les lésions tendineuses de la coiffe sont fréquentes et de trois types :
- Les tendinopathies rompues
- Les tendinopathies calcifiantes
- Les tendinopathies non calcifiantes et non rompues
Les tendinopathies rompues ou ruptures de coiffe
Une rupture tendineuse de la coiffe peut toucher un ou plusieurs tendons. Elle est dite transfixiante si celle-ci intéresse la totalité de l’épaisseur du tendon et partielle si elle n’affecte qu’une partie de l’épaisseur du tendon. Les ruptures partielles de la face superficielle (du côté de la bourse sous acromiale) sont le plus souvent secondaires à un conflit mécanique avec la face inférieure de l’acromion ; celles de la face profonde (du côté articulaire) sont le plus souvent secondaires à une atteinte dégénérative liée à un vieillissement du tendon. Toutes peuvent évoluer vers une rupture transfixiante (Figure 2).

Figure 2 : les 3 types de rupture partielle de la coiffe (intra tendineuse, superficielle et de la face profonde)
Le risque et l’importance des ruptures de coiffe augmentent avec l’âge et les efforts. Chez les patients jeunes, les ruptures de coiffe sont toujours secondaires à un traumatisme violent et entraînent souvent un gros handicap fonctionnel, alors que chez les patients plus âgés, elles surviennent souvent après un traumatisme minime ou sur une tendinite ancienne et peuvent passer inaperçues si l'épaule a pris le temps de s'adapter. Les travailleurs de force sont particulièrement exposés, avec fréquence des accidents du travail et des déclarations en maladie professionnelle.
Un bilan clinique doit évaluer l’importance des douleurs, de la perte de mobilité active et de force. Les douleurs, notamment nocturnes puis aux efforts, sont fréquentes, liées à un conflit entre les tendons de la coiffe et l’acromion qui est juste au dessus. Une diminution de la force, puis des mobilités actives apparaît ensuite. Au maximum, l’épaule peut devenir hyper douloureuse et/ou pseudo-paralytique.
Le bilan d'imagerie initial doit toujours comporter des radiographies standards, éventuellement complétées d'une échographie de la coiffe.
Dans les ruptures récentes (moins de 6 mois) et peu étendues, les radiographies sont normales et l'échographie peut faire le diagnostic.
Dans les ruptures anciennes et rétractées, les radiographies retrouvent une ascension de la tête vers l’acromion car la coiffe ne joue plus son rôle de stabilisation dynamique. La glène va s'user et l’on parle d’une arthrose excentrée de l’épaule (Figure 3).
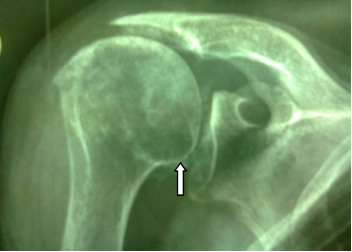
Figure 3 : aspect d’arthrose excentrée
L’arthroscanner est indispensable avant toute décision chirurgicale car il permet un bilan très précis du siège, de la taille et de la qualité des tendons rompus. La coiffe est dite réparable si les tendons rompus ne sont pas trop rétractés et sans dégénérescence graisseuse évoluée.
La prise en charge thérapeutique débute par un traitement médical (antalgique, infiltration, kinésithérapie) car 40 à 80% des patients s’améliorent de façon acceptable et ce d’autant que leur prise en charge a été précoce.
En l'absence d'amélioration rapide, le traitement chirurgical est logique sur une épaule assouplie, restant toujours douloureuse et/ou impotente
3 types de chirurgie peuvent être proposés :
La décompression sous acromiale.
Elle permet de soulager les douleurs, mais pas de récupérer la force déficiente. Elle consiste à retirer les éléments douloureux (rebord antérieur de l’acromion, ligament coraco -acromial, bursite sous acromiale, ostéophytes inférieurs de l’articulation acromio claviculaire), de régulariser les lésions tendineuses, de sectionner ou fixer le tendon du biceps brachial si celui -ci est inflammatoire ou instable.
Facilement réalisable sous arthroscopie (Figure 4), la durée d’hospitalisation est ainsi raccourcie, voire ambulatoire. L’épaule opérée sera immobilisée coude au corps 2 semaines et rééduquée dès que possible. La récupération fonctionnelle prend 3 à 6 semaines.
Cette chirurgie est indiquée pour les patients âgés, à faible demande fonctionnelle et pour les ruptures irréparables.
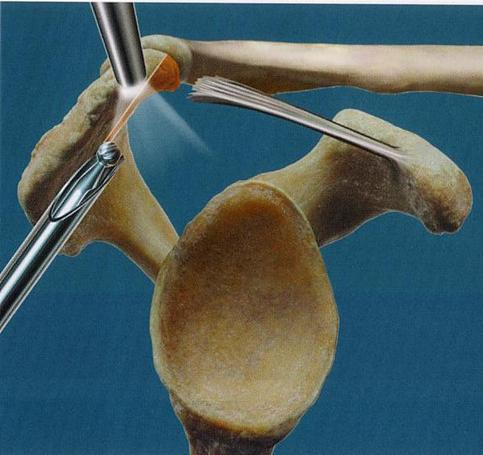
Figure 4 : résection arthroscopique à la fraise motorisée du rebord antéro inférieur de l’acromion et section du ligament coraco-acromial
La chirurgie réparatrice
Elle permet de récupérer la perte de force et de soulager les douleurs. Elle est proposée en cas de perte fonctionnelle importante et notamment chez les patients actifs.
La suture directe :
C’est une remise en contact sans tension des éléments tissulaires. Elle peut être réalisée à ciel ouvert ou sous arthroscopie. Différents dispositifs médicaux sont utilisables pour réaliser les réinsertions osseuse : suture trans-osseuse ou fixées sur ancres métalliques ou résorbables, en simple ou, mieux, en double rangée (Figure 5).
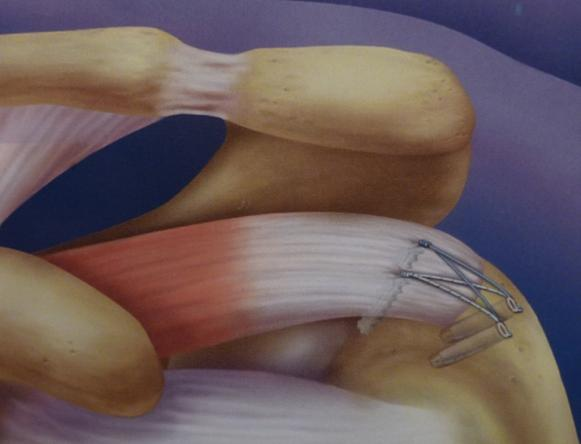
Figure 5 : suture arthroscopique en double rangée d’une rupture distale du supraspinatus
La durée d’hospitalisation est plus longue si la réparation est faite à ciel ouvert (2 à 4jours) que sous arthroscopie (1 à 2 jours). L’immobilisation de l’épaule dans un bandage coude au corps ou à l’aide d’un coussin écartant l’épaule dure 6 semaines et la rééducation passive est démarrée précocement. La récupération fonctionnelle complète prend 3 à 6 mois.
Les avancements musculeux-tendineux et les lambeaux :
Ces techniques, réalisées à ciel ouvert, sont proposées pour les ruptures ten dineuses étendues n’autorisant pas une réparation directe sans tension. Le principe réside dans l’avancement du corps musculaire en direction de la rupture ou la réalisation d’un lambeau musculaire (lambeau deltoïdien ou lambeau de grand dorsal).
Les prothèses d'épaule
Elles sont proposées pour les ruptures irréparables devenant douloureuses et/ou impotentes, et pour l’arthrose excentrée douloureuse des sujets de plus de 70 ans. La prothèse totale inversée (implant convexe sur la glène et implant concave sur la tête humérale) qui médialise le centre de rotation et augmente le bras de levier du deltoïde, permet une bonne récupération fonctionnelle (Figure 6).
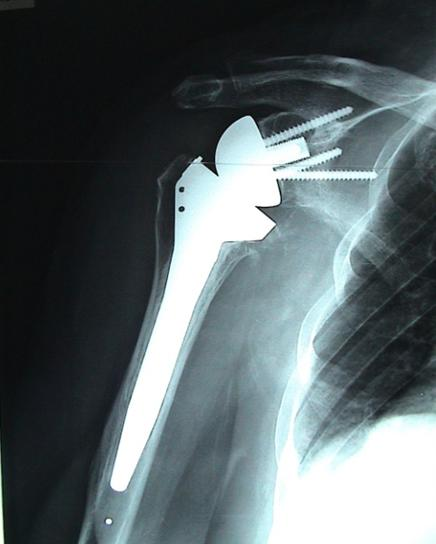

Figure 6 : prothèse totale d’épaule droite inversée avec excellente récupération
fonctionnelle chez cette patiente de 80 ans
Les tendinopathies calcifiantes
Il s’agit d’une pathologie fréquente, touchant 7% de la population, surtout après 50 ans. avec prédominance féminine. Les calcifications, constituées d’hydroxy apatite, sont le plus souvent situées dans le sus-épineux et évoluent lentement vers la résorption spontanée. De couleur blanche, leur aspect est soit liquide (laiteux) ou plus dur (crayeux).
Le plus souvent asymptomatique, ces calcifications peuvent aussi déclencher des crises douloureuses intenses lors de la résorption ou des douleurs chroniques à type tendinite avec conflit sous acromial. Une inflammation de l’enveloppe articulaire (capsulite rétractile) n’est pas rare et doit être évoquée devant un enraidissement associé aux douleurs.
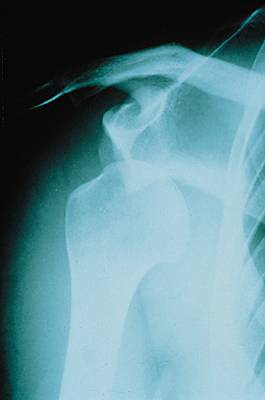
Le diagnostic repose sur les radiographies standards, demandées dans le bilan d’une épaule douloureuse et qui mettent en évidence la calcification radio opaque (Figure 1). Un complément d’imagerie (IRM, arthroscanner) est rarement nécessaire, car ces calcifications sont exceptionnellement associées à des ruptures de coiffe. L’aspect et le siège de la calcification permet de choisir le meilleur traitement.
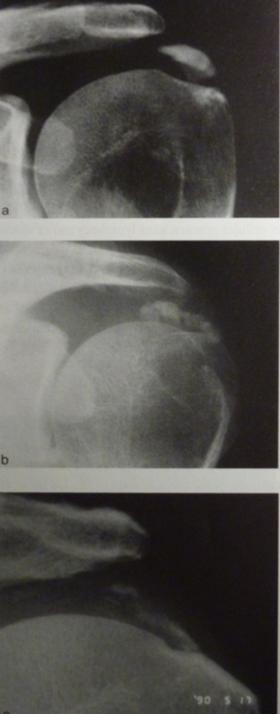
Figure 1 : différents aspects (homogène ou fragmentaire) d’une calcification de la coiffe.
La prise en charge thérapeutique débute toujours par un traitement médical antalgique et anti inflammatoire associé au repos de l’épaule douloureuse. Des assouplissements doux évitent le risque de capsulite. Des infiltrations sous acromiales peu vent être nécessaires mais ne devront pas être renouvelées trop souvent (3 par an au maximum).
En cas de douleurs récurrentes ou chroniques, l’exérèse de la calcification est indiquée. Celle -ci peut être réalisée en radiologie par trituration-ponction sous anesthésie locale ou par chirurgie arthroscopique.
L’exérèse arthroscopique est plus complète et donne par conséquent de meilleures chances de guérison. Elle nécessite une hospitalisation et une anesthésie locorégionale. La durée d’hospitalisation est de 48 h, mais est possible en ambulatoire.
L’épaule sera immobilisée 1 à 2 semaines coude au corps, la rééducation douce en auto rééducation mains jointes et avec un kinésithérapeute doit être débutée précocement. Elle est indiquée d’emblée si les douleurs évoluent depuis plus de six mois ou en cas d’échec des autres traitements. Les meilleurs résultats se voient dans les calcifications de plus de 5mm de diamètre, homogènes et sur une épaule assouplie.
En période de résorption hyperalgique, il n’y a aucune indication à retirer la calcification . Il faut immobiliser l’épaule, et soulager les douleurs par des antalgiques puissants, voire une infiltration de corticoïde. L’évolution est favorable en moins d’une semaine et une rééducation passive douce sera démarrée une fois la crise passée. Des radiographies de contrôle vont confirmer la disparition progressive de la calcification.
Les lésions tendineuses non rompues et non calcifiantes
Il s’agit des tendinopathies douloureuses dont le bilan radiologi que et arthrographique ne montre aucune anomalie.
Ces tendinopathies sont classées en 2 formes distinctes :
Les tendinopathies du sujet d’âge mûr ont une symptomatologie douloureuse qui apparaît souvent progressivement. L’examen retrouve une souffrance d e la coiffe à type de conflit sous acromial lié à un frottement mécanique des tendons avec le rebord inférieur de l’acromion.
Deux théories souvent intriquées peuvent expliquer ces tendinites :
- L’atteinte dégénérative par vieillissement du tendon
- Le conflit sous acromial avec un acromion agressif.
La prise en charge thérapeutique débute toujours par un traitement médical antalgique et anti inflammatoire associé au repos de l’épaule douloureuse. Une rééducation visant à renforcer les muscles abaisseurs est utile. Des infiltrations sous acromiales peuvent être nécessaires mais ne devront pas être renouvelées trop souvent (3 par an au maximum)
Ce n’est après échec de ce traitement qu’une décompression sous acromiale est proposée. Il s’agit le plus souvent d’un nettoyage de la bursite sous acromiale (bursectomie) et d’une résection du bec osseux acromial (acromioplastie).
Cette intervention est réalisable simplement sous arthroscopie et en ambulatoire. L’épaule opérée sera immobilisée coude au corps 2 semaines et rééduquée dès que possible. La récupération fonctionnelle prend 3 à 6 semaines.
Les résultats sont d’autant meilleurs que l’acromion est agressif.
Les tendinopathies du sujet jeune se rencontrent dans les suites d’un traumatisme aigu ou répété et sont fréquentes chez le sportif d’armée (tennis, volley…) chez qui il faut rechercher de principe, une lésion du bourrelet (épaule douloureuse instable), ou de la coiffe.
La prise en charge de ces tendinopathies doit rester le plus possible conservatrice a vec repos sportif, réduction des mouvements à l’origine des douleurs et renforcement musculaire.