> Pathologie tendineuse du genou
> Lésions méniscales
> Rupture du ligament croisé antérieur (LCA)
> Rupture du ligament croisé postérieur (LCP)
> Ostéochondrite du genou
> Pathologies rotuliennes
> Raideur du genou
> L'arthrose du genou
> Les prothèses de genou
> Récupération rapide après chirurgie du genou (RRAC genou)
> Reconstruction du ligament croisé antérieur en ambulatoire
> Prothèse totale de genou en hospitalisation courte
Les prothèses de genou
par le Docteur Franck SCHAISON
Introduction
Les prothèses de genou permettent de traiter les atteintes arthrosiques (gonarthrose), inflammatoires, post traumatiques ou tumorales. Grâce à l'amélioration régulière des implants et de la technique chirurgicale, mais également de la prise en charge de la douleur et de la rééducation postopératoire, les résultats en terme de récupération fonctionnelle et de longévité sont devenus comparables à ceux des prothèses totales de hanche. Ce qui explique que le nombre de patients opérés ne cesse de croître (50000 par an en France).
Classification et principes
A la différence de la hanche, le genou est composé de trois articulations bien distinctes (fémoro-tibiale interne, fémoro-tibiale externe et fémoro-patellaire) ayant chacune leurs causes et leurs modalités d'usure, qui justifient des prothèses partielles ou totales, plus ou moins emboitées (on parle de prothèse plus ou moins contraintes).
Les prothèses totales à glissement (PTG)
Elles sont d'autant plus proposées que l'atteinte concerne plusieurs compartiments articulaires, qu'il existe une grande désaxation, que le patient est âgé ou obèse.
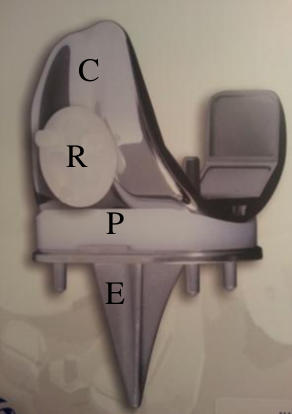
Les deux compartiments fémoro-tibiaux usés sont recoupés et remplacés par un carter fémoral (C) et une embase tibiale (E) en métal sur laquelle vient se fixer un plateau en polyéthylène (P). Le carter fémoral glisse sur le plateau et la rotule usée est remplacée par un bouton rotulien en polyethylène (R) qui s'articule avec la trochlée du carter fémoral (figure 1).
Le genou prothésé doit être parfaitement réaxé (axe à 0°), avec des implants perpendiculaires à l'axe mécanique. La stabilité frontale en flexion et extension est assurée par un bon équilibrage des ligaments latéraux. Celle dans le plan sagitale dépend de la conservation ou pas des ligaments croisés. Si ces derniers sont réséqués, une contrainte plus importantes du plateau est néccessaire (on parle de prothèse postéro-stabilisée).
 ​
​ 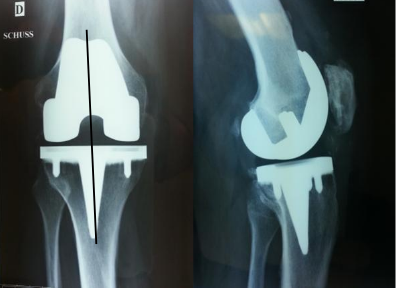
Figure 1 : Prothèse totale à glissement postéro-stabilisée avec plateau semi contraint
(notez la bonne correction de la désaxation avec implants perpendiculaires à l'axe mécanique sur la radiographie de face)
Les prothèses unicompartimentaires interne ou externe (PUC)
Elles sont proposées en cas d'atteinte articulaire d'un seul compartiment fémorotibial interne ou externe, en l'absence de grande désaxation ou de laxité ligamentaire et chez des patients sans surpoids. Le respect de ces indications permet une récupération fonctionnelle et une longévité aussi bonnes voir meilleurs qu'avec les PTG car les patients ont un meilleur contrôle proprioceptif puisque les ligaments croisés ainsi que les barorécepteurs ostéocartilagineux des deux autres compartiments sont conservés.
Bien que reprenant le principe de glissement, elles ont un principe mécanique différent de celui des PTG. En s'intercalant exactement dans la l'usure ostéocartilagineuse, elles visent à rétablir l'axe originel du genou du patient, sans chercher un axe à 0°.
Ces prothèses sont non contraintes et leur stabilité est toujours assurée par les ligaments croisés et latéraux qui doivent être intacts et respectés.

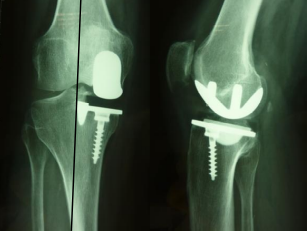
Figure 2 : prothèse unicompartimentaire interne
(Noter la désaxation en léger varus par rapport à l'axe mécanique sur la radiographie de face)
La prothèse fémoro-patellaire
D'indication encore plus rare, elle est proposée en cas d'arthrose symptomatique limitée à l'articulation fémoro-patellaire. Comme les PUC, cette prothèse non contrainte s'intercale dans l'usure ostéocartilagineuse entre la rotule et la trochlée. Un carter trochléen métallique s'articule avec un bouton rotulien en polyéthylène (Figure 3).

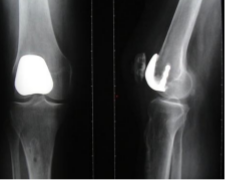
Figure 3 : Prothèse fémoro-patellaire
Les prothèses semi contraintes
Elles sont parfois utilisées de première intention en cas de grande déformation frontale avec usure osseuse de la concavité et/ou détente ligamentaire de la convexité (Figure 4), ou dans les reprise de prothèse avec pertes osseuses importantes (Figure 4 bis). Elles reprennent le principe de postéro-stabilisation des prothèses totales à glissement avec une contrainte des surfaces articulaires fémorotibiales encore plus importantes et des tiges additionnelles centro-médullaires plus ou moins grandes pour assurer une meilleure stabilité. L'usure osseuse pouvant être comblée par une greffe ou une câle métallique (figure 4).
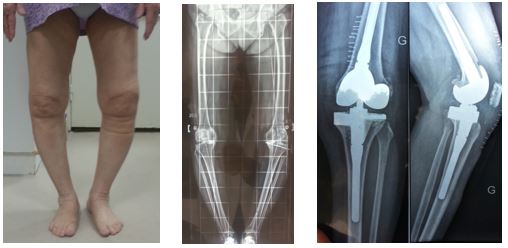
Figure 4 : Grosse déformation du genou droit en varus de 22° avec usure du plateau tibial interne et mise en place d'une prothèse totale semi contrainte (LCCK) avec tiges d'extension au fémur et au tibia et câle tibiale interne.
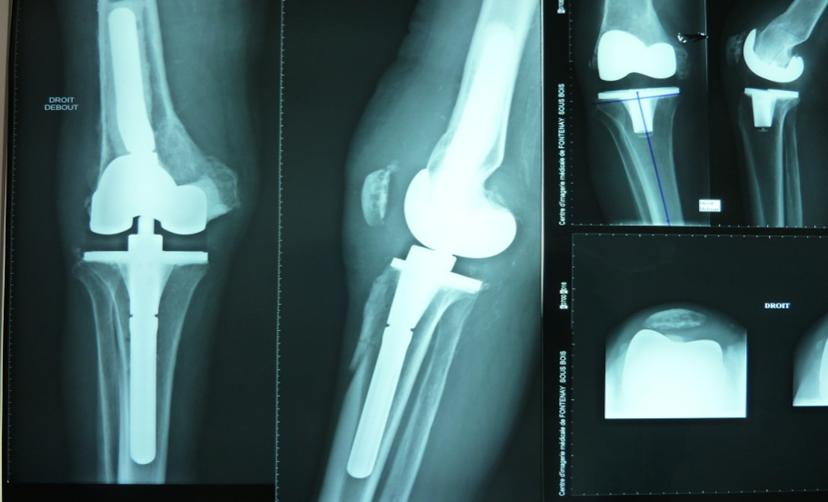
Figure 4 bis : prothèse totale de reprise d'une PTG descellée (en haut et à dro ite) avec tiges d'extension décalées pour s'adapter à un cal vicieux fémoral
Les prothèses totales contraintes à charnière
Elles ont marqué le début historique de la chirurgie prothétique du genou. Elles sont constituées d'un élément fémoral et d'un élément tibial, chacun fixé à une tige centromédullaire de grande longueur dans le fémur et le tibia. Ces deux éléments sont unis par un axe, autorisant des mouvements de flexion-extension et parfois de légère rotation et assurant à lui seul la stabilité passive de l'articulation (Figure 5).
Ces prothèses très contraintes restent indiquées dans le traitement des tumeurs avec résection osseuse, ou lorsqu'il existe des destructions osseuses ou ligamentaires n'assurant plus la stabilité du genou. Mais ce système entraîne des risques plus importants sur le plan général (infection, embolie) et sur le plan mécanique (descellement, fracture de fatigue de l'axe).
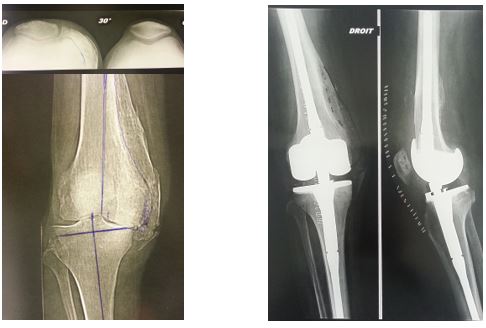
Figure 5 : Prothèse totale à charnière (RHK) retenue chez ce patient victime d'un traumatisme ancien du genou avec atteinte ligamentaire interne et ossifications enraidissantes
Quand proposer une prothèse totale ou partielle devant une gonarthrose?
Les prothèses totales sont le plus souvent indiquées à partir de 60 ans, devant des douleurs mécaniques invalidantes qui résistent au traitement médical, et/ou devant une instabilité croissante par désaxation en dedans (varus) ou en dehors (valgus) secondaire à l'usure ostéocartilagineuse d'un ou de plusieurs compartiments (Figure 6).
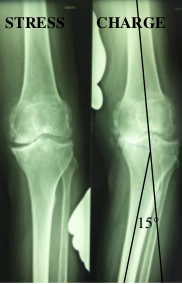
Figure 6 : gonarthrose gauche tricompartimentaire à prédominance interne avec importante désaxation en varus de 15° lors de la mise en charge. Ce varus d'usure interne est partiellement réductible sur les radiographies en stress
En cas d'atteinte symptomatique d'un seul compartiment fémorotibial interne ou externe, l'indication d'une prothèse unicompartimentaire (PUC) doit être discutée et raisonnablement proposée à partir de 60 ans, en cas de défaut d'axe modéré, sans instabilité ligamentaire et en l'absence de surpoids. Dans tous les autres cas il faudra proposer une prothèse totale.
Bilan pré opératoire
L'examen clinique évalue l'état général du patient, l'enraidissement et les déformations fixées ou réductibles du genou, l'état cutané et vasculaire du membre inférieur.
L'examen radiologique apprécie le siège de l'usure ostéocartilagineuse (mono, bi ou tri compartimentaire), ainsi que l'importance de la désaxation frontale (genu varum ou genu valgum).
La consultation anesthésique est obligatoire. Elle permet d'évaluer avec précision les risques (cardiaque, pulmonaire vasculaire, infectieux).afin d'adapter au mieux le type d'anesthésie.
Certains facteurs de risque comme un surpoids, un diabète mal équilibré augmente les risques de complications infectieuses et peuvent amener à différer l'intervention. Dans le même ordre, un important tabagisme augmente les risque d'une mauvaise cicatrisation et justifie un sevrage de 6 semaines avant et après l'intervention.
Intervention
Elle nécessite une asepsie parfaite et une antibioprophylaxie démarrée 30 minutes avant l'incision.
L'anesthesie est le plus souvent générale, complétée par des blocs d'anesthésie loco-regionaux juste avant l'intervention ou par des infiltrations d'analgésiques de longue durée (Ropivacaïne) autour du fémur et en intra articulaire pendant l'intervention.
L'intervention va durer environ une heure, de préférence sans garrot pour une meilleure hémostase et moins de douleur au réveil.
L'incision est le plus souvent médiane longue de 10 à 15 cm, avec ouverture articulaire para rotulienne interne et retournement de la rotule en dehors. Pour les patients très minces et pour les prothèses unicompartimentaires, l'incision peut être deux fois plus courte et décalée du coté de la prothèse, avec simple subluxation de la rotule (on parle de voie mini invasive).
La planification radiographique et l'utilisation de tiges intra ou extramédullaires d'alignement, guident les coupes osseuses du fémur et du tibia afin de rétablir un bon équilibrage ligamentaire et une bonne réaxation du genou. Pour plus de précision, certaines équipes utilisent pendant l'intervention un système de navigation (repérage tridimentionnel de la position des coupes à l'aide de petits capteurs fixés sur le fémur et le tibia), d'autres utilisent des guides de coupe sur mesure préfabriqués à partir d'une IRM ou d'un scanner de l'articulation .
Le choix de la taille des implants (ainsi que l'épaisseur du plateau en polyéthylène) est fait pendant l'intervention (ou avant si guides de coupe préfabriqués) et leur fixation à l'os peut se faire avec ou sans ciment.
Suites
L'analgésie post opératoire est indispensable pour démarrer rapidement la rééducation. Celle-ci est contrôlée par les blocs sensitivo-moteurs d'anesthésie locorégionale maintenue 72h, ou par les infiltrations per opératoires d’analgésiques longue durée, qui permettent une reprise plus rapide de la marche. Des anti-inflammatoires, des antalgiques morphiniques et une cryothérapie complètent cette analgésie.
Le risque thromboembolique inhérent à toute chirurgie prothétique du membre inférieur justifie un traitement prophylactique par héparine de bas poids mollécullaire (HBPM) sous cutanée ou par Pradaxa per os , en association avec des bas de contention pour un mois.
La durée d'hospitalisation est en moyenne de 7 jours et a tendance à se racourcir avec les protocoles d'analgésie per opératoire.
Nous conseillons un transfert en centre de rééducation (hospitalisation ou hôpital de jour) pour le patients isolés ou très âgés. Les autres peuvent faire une rééducation en externe.
La conduite automobile est autorisée à six semaines.
Résultats
L'autonomie est acquise au bout de six semaines en moyenne et est plus rapide avec les prothèses uni-compartimentaires. La reprise complète des activités est possible au bout de 4 à 6 mois.
Sans que la qualité de la prothèse ou que la technique opératoire soit en cause, la sensation de ''genou oublié'' est moins fréquente avec les prothèses totales qu'avec les prothèses uni compartimentaires qui respectent mieux la mécanique du genou :
80% des patients auront un résultat fonctionnel excellent. 20.% signaleront des douleurs résiduelles dans certaines positions et/ou aux changements de temps.
Il est donc important de comprendre qu'une PTG permet à un sédentaire actif de retrouver une articulation fonctionnelle mais qui n'est évidement pas celle d'un jeune sportif.
La reprise des activités sportives doit être limitée aux sports non violents (marche, vélo, piscine).
Une surveillance radio clinique tous les 2 ans est nécessaire car la durée moyenne de ces prothèses est de 15 à 20 ans en fonction de l'intensité des activités.